伊勢崎佐波医師会病院外科のページへようこそ
伊勢崎佐波医師会病院外科 診療内容
| 検査・処置 対象疾患 食道疾患 胃・十二指腸疾患 膵疾患 肝疾患 胆道疾患 小腸疾患 大腸疾患 乳腺疾患 甲状腺疾患 ヘルニア 尿膜管疾患 皮膚疾患 肺疾患 |
 カンファレンス風景 |
(1)主な検査・処置
超音波検査(腹部,甲状腺,体表など)
・超音波ガイド下針生検(CNB)、超音波ガイド下吸引細胞診(FNAC)など内視鏡検査
・上部消化管内視鏡検査
(検診,生検,ポリープ切除,内視鏡的粘膜切除術:EMR,内視鏡的粘膜下層剥離術:ESD,止血術)胃の痛み,貧血,胃がん検診などで上部消化管内視鏡検査を行います.当院では苦痛の少ない経鼻内視鏡や,麻酔を使った鎮静下内視鏡もご希望によって行えます.基本的に予約検査となっておりますので,ご希望の方は外科を受診してください.
出血に対する内視鏡的止血術や,早期胃癌に対する粘膜下層剥離術など高度な技術を要する治療も行っております.
・大腸内視鏡検査
(検診,生検,ポリープ切除,内視鏡的粘膜切除術:EMR,内視鏡的粘膜下層剥離術:ESD,止血術)大腸がん検診では,便潜血2回法を行います.これは,大腸癌は本人が気づかないごくわずかな出血をしていることが多く,これを捉える検査です. 大腸癌の出血は間欠的なため,2回の検査を行うことでより精度を上げることができます.約5%の方が,2回のいずれかで便潜血陽性となり,要精査と判定されます. 便潜血陽性の場合,次なる検査として,大腸内視鏡検査を行います.
下剤を飲んでいただき,腸の中の便を全て洗い流した後で,お尻から内視鏡を入れます. 便潜血陽性の方でも,3~4割の人は大腸内視鏡で明らかな異常がありません.また,3~4割の方でポリープが見つかります.当院でも2015年に1017件の大腸内視鏡を行い,そのうちの35%でポリープ切除を行いました. なお,大腸癌が見つかる人は,便潜血陽性者の中で2%程度と言われています.
当院では,朝来院していただき,院内で下剤を飲んでいただきます.便がきれいになったところで検査になります.内視鏡が通過するときに,痛みや張りを感じることがあります.ご希望に応じて,麻酔を使っての検査も行っております. ポリープが見つかった場合には,その場でポリープ切除が可能です.その場合は,出血や穿孔のリスクがあるため,1泊の入院をしていただいております.
・内視鏡的胃瘻造設術(PEG),経皮経食道的管挿入術(PTEG),内視鏡的経胃腸瘻(PEGJ)
・内視鏡的食道ステント挿入術,内視鏡的胃十二指腸ステント留置術,内視鏡的大腸ステント留置術
・経肛門的イレウス管挿入術
・内視鏡的逆行性胆管膵管造影(ERCP)
検査,生検,内視鏡的乳頭括約筋切開術(EST),内視鏡的乳頭バルーン拡張術(EPBD),内視鏡的経鼻胆管ドレナージ(ENBD), 内視鏡的逆行性胆管ドレナージ法(ERBD)胆道,膵臓の精密検査,治療として内視鏡的逆行性胆管膵管像影を行います.X線透視下で特殊な内視鏡を十二指腸まで挿入し,検査,処置を行います. 入院で行います. 当院では検査だけではなく,高度な技術を要する総胆管結石の採石術も積極的に行っております.
観血的処置
・経皮経肝胆管ドレナージ術(PTCD)、経皮経肝胆嚢ドレナージ術(PTGBD)・経皮経肝的ステント留置術(プラスチックステント、メタリックステント)など
・CVポート造設術
・デンバーシャント造設術
診療内容に戻る
(2)主な対象疾患
①食道疾患
・食道癌
非常に早期のものは内視鏡治療の適応となります.早期のものは手術療法(または化学放射線療法)の適応となります.進行食道癌では,化学療法を行った後に手術を行います.高度進行食道癌では,化学療法,放射線療法や狭搾に対するステント治療などが適応となります.当院では内視鏡治療,手術療法,化学療法を行っております.手術療法は,頚部・胸部・腹部にわたる大きな手術となります.
当院で行っている術式
・食道亜全摘
・右開胸,開腹,胃管再建胸腔内吻合
・右開胸,開腹,胃管再建頸部吻合
・食道全摘
・右開胸,開腹,胃管再建頸部吻合,喉頭挙上術
・右開胸,開腹,胃管再建,咽頭喉頭合併切除,永久気管口
(自治医科大学消化器外科Drに手術支援をしていただいております)
・下部食道切除術
・開腹,左開胸,Roux-en Y再建
・食道ステント挿入術
当院で行っている化学療法
・DCF療法(ドセタキセル+シスプラチン+5FU
・FP療法(5FU+シスプラチン)
・逆流性食道炎
制酸薬であるプロトンポンプ阻害剤(PPI)の発達により,手術療法を必要とすることは以前より減ってきましたが,難治性の逆流性食道炎に対しては,手術適応があります.また,逆流性食道炎は薬で改善しても,休薬するとまた症状が増悪します.ずっと内服をし続けるよりも,手術をした方が長期的には通院も少なく,金銭的にも負担がかからないと言われています.当院で行っている術式
・腹腔鏡下ニッセン噴門形成術
・食道アカラシア
原因不明の食道の蠕動運動(食べ物を送りこむ運動)が障害される病気です。下部食道括約筋の開きが不良となり、食物の通過障害や食道の拡張がおこります。当院で行っている治療
・内視鏡的バルーン拡張術
・腹腔鏡下ヘラードール術
診療内容に戻る
②胃疾患
・胃癌
胃癌は罹患数(新たに病気になった人の数)では,全癌腫の中において,男性で1位,女性で3位(2011年地域がん登録全国推計によるがん罹患データによる推定値)であり,死亡数では男性で2位,女性で3位(2013年 人口動態統計によるがん死亡データ)となっており,非常に日本人に多い病気です.早期胃癌は治療成績が良好ですが,早期胃癌は無症状であることが多いため,定期的な検診が必要です. ピロリ菌感染が胃癌の発症に関係しているといわれており,予防にはピロリ菌除菌療法が有用であるとされております.
検診は胃透視(バリウム検査)と上部消化管内視鏡があります.胃透視の検診で要精査となった場合には,必ず上部消化管内視鏡が必要です.
早期胃癌では内視鏡治療(内視鏡的粘膜下層剥離術:ESD)が適応となります.手術が不要であり,最も負担の少ない治療です. もう少し進んだ癌の場合には手術が必要となります. 比較的早期なものは,腹腔鏡下手術の適応であり,5か所ほどの1cm前後の傷と,3~5cmほどの小開腹創で,負担の少ない手術が可能です. 進行胃癌では開腹術の適応となります. 他の臓器への転移などを伴った高度進行胃癌では,化学療法(抗癌剤)の適応となります.また,経口摂取が難しい場合には胃空腸バイパス術やステント治療が適応となることもあります.
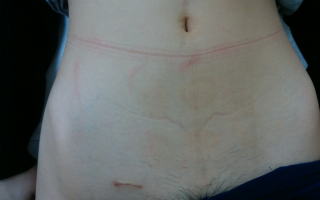
腹腔鏡下幽門側胃切除の傷
術後1年の傷です.上腹部に5㎝の傷と
臍を含めた5つの小さな傷で手術をして
います.
当院で行っている術式
・内視鏡的粘膜下層剥離術
・(腹腔鏡補助下)幽門側胃切除
・(腹腔鏡補助下)胃全摘
・(腹腔鏡補助下)噴門側胃切除
・(腹腔鏡補助下)幽門輪保存胃切除
・(腹腔鏡補助下)胃部分切除
・(腹腔鏡下)胃空腸バイパス
・内視鏡的ステント留置術
当院では検診上部消化管内視鏡を外科医が担当することで,検診の段階から手術術式などの治療方針を検討しつつ内視鏡をすることが可能です. 高度な技術を要する腹腔鏡下の胃手術では,自治医科大学の内視鏡技術認定医の手術支援を受けつつ,安全かつ確実な切除を行っております.
当院で行っている化学療法
・S-1
・SP(S-1+シスプラチン)
・SOX(S-1+オキザリプラチン)
・パクリタキセル
・CPT-11
・XELOX(ゼローダ+オキサリプラチン)
・DCS(ドセタキセル+シスプラチン+S-1)
・XP(ゼローダ+シスプラチ
・ハーセプチンを併用した化学療法
・サイラムザ+パクリタキセル
・胃潰瘍
制酸薬の発達により,手術が必要となることは少なくなりました.胃潰瘍の場合は胃癌の除外のため,内視鏡での生検検査(顕微鏡検査)が必要です.また,ピロリ菌が原因となることが多いため,ピロリ菌検査を行い,陽性の場合には潰瘍治療後に除菌療法を行います. 出血性胃潰瘍に対しては内視鏡的止血術を行います. 止血が困難な場合には,手術が必要となることが希にあります. 重症な潰瘍の場合には穿孔(穴が開く)ことによって腹膜炎となり,命にかかわることがあり,この場合は手術が必要となることがあります.当院で行っている術式
・(腹腔鏡下)胃縫合術
・(腹腔鏡下)大網充填術
・胃機能性ディスペプシア
胃には貯留、攪拌、排出という3つの運動機能があり,これらに障害が生じることにより、食後のもたれ感、早期飽満感、心窩部痛(みぞおちの痛み)、心窩部灼熱感(みぞおちの焼ける感じ)などの症状が起きます. これを胃機能性ディスペプシアと言います.胃癌や胃潰瘍などの病気がないか,内視鏡検査を行った後に,症状などに基づいて診断を行います. 胃の運動を改善する内服薬を処方して経過をみます. 通常,手術が必要となることはありません.
・ヘリコバクターピロリ感染性胃炎
ピロリ菌は、胃の粘膜に生息している菌で、慢性胃炎、胃潰瘍、十二指腸潰瘍、胃癌,胃MALTリンパ腫,特発性血小板減少性紫斑病,胃機能性ディスペプシア,胃ポリープなどに関連があるといわれています.幼少期に感染し、除菌しない限り慢性的に胃に感染します.ピロリ菌の感染により、慢性胃炎(ヘリコバクター・ピロリ感染胃炎)となります。慢性胃炎から萎縮性胃炎に進行し,さらに分化型の胃癌が引き起こされるおそれがあります. ピロリ菌感染があると,胃癌になる可能性が高まりますが,必ず胃癌になるというわけではありません.
治療は除菌療法となります.3種類の薬を朝夕食後に7日間内服します.1か月以上たってから,除菌判定検査(尿素呼気試験)を行います.絶食で来院していただき,検査薬を内服する前後で紙風船を膨らませていただく検査です. 8割程度の方で除菌が成功しますが,2割弱の方は不成功に終わります.その場合は,さらに薬の種類を変えて二次除菌を行います.
現在,ピロリ菌の検査は,胃内視鏡で胃潰瘍,十二指腸潰瘍,胃炎がある場合に,保険適応で検査することが可能です. 内視鏡検査なしでピロリ菌は検査も治療も保険診療では行えません.人間ドックなどでピロリ菌陽性が判明している方でも,除菌の前には必ず内視鏡検査を受けていただく必要があります.
当院では内視鏡時の迅速ウレアーゼ試験および,除菌判定の尿素呼気試験は,その日のうちに検査結果が判明します.
③十二指腸疾患
・十二指腸潰瘍
多くの場合,ピロリ菌が陽性のことが多く,内服薬による治療の後,除菌療法を行います. 穿孔(穴が開く)ことによって腹膜炎となり,命にかかわることがあり,この場合には手術が必要となることがあります.当院で行っている術式
・(腹腔鏡下)胃縫合術
・(腹腔鏡下)大網充填術
診療内容に戻る
④膵疾患
・膵癌
60歳ごろから増加して、高齢になるほど高くなります。膵臓癌の危険因子として、糖尿病、慢性膵炎、肥満、喫煙などが言われています.膵臓は体の深い位置にあり,症状も出にくく早期発見の難しい癌です.診断は,超音波検査(エコー)やCTが主な検査となり,MRIやPET検査なども行われます.膵臓癌は,全消化器癌の中で最も予後の悪い癌とされております.早期発見できた場合には手術療法±補助化学療法が治療の中心となり,高度に進行した膵癌では抗癌剤による化学療法の適応となります.痛みの緩和などのために放射線治療を行うこともあります.
当院で行っている術式
・幽門輪温存膵頭十二指腸切除
・膵体尾部切除
・膵全摘
・脾温存膵全摘
・十二指腸温存膵全摘 など
当院で行っている化学療法
・ジェムザール
・S-1
・FOLFIRINOX
・ジェムザール+アブラサキサ など
・膵管内乳頭粘液性腫瘍(IPMN)
膵臓が産生する膵液を十二指腸へと流す膵管粘膜に粘液を作る腫瘍ができて,その粘液が膵内にたまったものが腫瘍性膵嚢胞です。その他には,炎症による炎症性膵嚢胞があります.膵管内乳頭粘液性腫瘍(IPMN),粘液性嚢胞腫瘍(MCN),漿液性嚢胞腫瘍(SCN)などに分類されます.
IPMNは、良性から悪性まで様々な悪性度を示し,経過中に良性から悪性へと変化していくことが知られています。IPMNは診断時に良性か、悪性に変化している,あるいは悪性に変化する可能性が高いかどうかを判断する必要があります.膵管を越えて浸潤するIPMNは極めて悪性度が高いとされます.IPMNは悪性となる前に診断が可能な腫瘍であり,早期発見と厳重な経過観察,状況によっては適切な手術が必要となります.手術適応については,ガイドラインなどに従った専門的な判断が必要です.
当院で行っている術式
・幽門輪温存膵頭十二指腸切除
・膵体尾部切除
・膵全摘
・脾温存膵全摘
・十二指腸温存膵全摘 など
・急性膵炎・慢性膵炎
膵臓は,消化酵素を出している臓器です.人が食べる野菜,肉,魚などあらゆる食べ物を溶かす強力な消化酵素を出しています.正常な膵臓は安全に働きますが,ときに膵臓の消化作用が,膵臓自身に及んでしまった状態が,膵炎です.膵臓の浮腫(むくみ)、出血、壊死(腐って溶けてしまう)などの激しい炎症が起きます.壊死した膵臓からは様々な炎症に伴う物質が血液中に流出し,全身に悪影響を及ぼします.中年男性に多くみられる病気です.症状としては激しい腹痛,嘔気・嘔吐などがあります.急性膵炎の原因は主にお酒です.その次に多い原因として総胆管結石が挙げられます.
軽度の膵炎は,絶食,抗生剤点滴程度で改善しますが,重症化すると死に至ることもある非常に怖い病気です.約9%の急性膵炎患者が,集中的に治療しても死に至るといわれています.
治療としては,膵酵素の活性を抑える蛋白分解酵素阻害薬(フサン,エフオーワイ)を使います. 重症膵炎では、さまざまな全身合併症が出現しますので,集中治療室(ICU)で全身管理を行います.血液浄化療法,蛋白分解酵素阻害薬の動脈への持続注射療法などの治療を行うこともあります. 胆石が原因の膵炎では、内視鏡(ERCP)を用いた総胆管結石砕石術なども行います.
重症膵炎では、病状が落ち着いた後に,仮性嚢胞(かせいのうほう)と言われる炎症性の液体のたまりができることがあります.大きいものや感染を伴う場合には嚢胞内に管(ドレーン)を挿入して中の液体を吸引する必要があることもあります.
炎症が慢性化したものが慢性膵炎です.主な症状は痛みです.禁酒,脂肪の少ない食事,食べ過ぎを防ぐことなどの注意が必要です.
当院で行っている治療
・集中治療室での全身管理
・蛋白分解酵素阻害剤投与
・血液浄化療法
・ERCPによる総胆管結石砕石術
・仮性嚢胞に対するドレナージ術 など
診療内容に戻る
⑤肝疾患
・肝細胞癌
肝臓癌は,肝臓から発生する肝細胞癌,胆管細胞癌と他の部分にできた癌の転移である転移性肝癌に分類されます. 肝臓から発生する癌のうち,その9割は肝細胞癌です.日本では、肝細胞癌の約60%がC型肝炎ウイルス感染、約15%がB型肝炎ウイルス感染によると言われています.B型、C型肝炎ウイルスに感染すると、B型肝炎では約10%、C型肝炎では約70%の割合で慢性肝炎に至ります.慢性肝炎から,肝臓が硬く変化する肝硬変の状態へと進行し,肝臓癌に至ります.B型肝炎,C型肝炎,肝硬変の方は肝臓癌の高危険群であり,定期的な採血による肝機能のチェックや,超音波(エコー)やCTによる経過観察が必要です.これにより早期発見が可能となります.B型やC型肝炎ウイルスの持続感染に対しては,インターフェロン注射や核酸アナログ製剤内服などの抗ウイルス療法,強ミノ注射などの肝庇護(肝臓を守る治療)が肝細胞癌の危険性を減らすといわれております.また,近年,根治的な治療が困難であったC型肝炎に対しても,非常に有効な治療が開発されてきました.
肝細胞癌に対する治療は,手術、薬物局所注入,ラジオ波焼灼療法、肝動脈塞栓(そくせん)療法など様々なものがあります.癌のステージ,肝臓の機能などを加味した上で総合的に判断します.
当院で行っている術式
・葉切除術
・区域切除術
・亜区域切除術
・部分切除術 など
・肝動脈化学塞栓術
・動注化学療法
・肝内胆管癌
原発性肝臓癌の約10%を占めます.最も優れた治療は手術です.他の臓器,リンパ節などへ転移がある場合や,腫瘍の大きさによっては手術の対象外となります.手術療法の適応外となった肝内細胞癌は,全身化学療法となります.当院で行っている術式
・葉切除術
・区域切除術
・亜区域切除術
・部分切除術など
当院で行っている化学療法
・ジェムザール
・S-1
・GC(ジェムザール+シスプラチン) など
・肝内結石症
肝臓の産生している胆汁は,胆管の中を流れます. 肝臓内に存在する,肝内胆管に結石ができた状態が,肝内結石症です.CT,超音波検査などで診断します.特徴的な症状はなく,発熱,腹痛,黄疸などが生じることがあります. 治療は手術療法と,手術以外の方法がありますが,当院では手術による肝切除を主に行っています.当院で行っている術式
・葉切除術
・区域切除術
・亜区域切除術
・肝嚢胞
肝嚢胞は,肝臓にできる水の袋です.数mmから,10㎝を超えるものまでさまざまで,多発することがよくあります. 小さなものは無症状で,治療の必要はありません.大きくなると,腹部腫瘤の自覚,腹部膨満感,腹痛,食欲不振などの症状を呈することがあります.また,その内部に感染を起こすと,発熱や腹痛の原因となります.まれですが,内部に出血を起こすこともあります.症状のある肝嚢胞では,穿刺して中に薬剤を入れる治療や,手術を行います.
当院で行っている治療
・ミノサイクリン注入療法
・腹腔鏡下肝嚢胞開窓術
・難治性腹水 デンバーシャント,CART
肝硬変,癌性腹膜炎などにより,おなかに水が溜まってしまうことがあります.利尿剤内服などで対応が困難な場合には,お腹に針を刺して腹水を抜く(腹腔穿刺)ことがあります.一時的には症状は改善しますが,再び溜まることや,腹水とともに栄養分も抜けてしまうため,余計に腹水がたまりやすくなってしまいます. CART(腹水ろ過濃縮再静注法)は,腹腔穿刺で抜いた腹水から細菌やがん細胞を取り除き,水分を抜いて濃縮して再び点滴で戻す治療です. デンバーシャントは,腹水を皮下に埋め込んだチューブを使って血管内に戻す治療です.全身麻酔下に手術室で埋め込みます.当院で行っている治療
・腹腔穿刺
・CART(腹水ろ過濃縮再静注法)
・デンバーシャント
診療内容に戻る
⑥胆道疾患
・胆道癌(胆管癌,胆嚢癌,乳頭癌)
肝臓の産生している胆汁は,胆管(胆道)の中を流れます.その胆管(胆道)に癌ができるのが胆道癌で,部位によって,胆管癌,胆嚢癌,乳頭癌などに分かれます. 早期では症状が出づらく,進行して黄疸を伴ってから発見されることが多いのが現状ですが,近年,健診での超音波検査,採血検査などで指摘されるケースも増えています.検査としては,CT,超音波検査,ERCP(内視鏡的逆行性胆管膵管像影),MRIなどがあります.黄疸を来し,胆道癌が疑われる状況では,入院での検査,治療が必要となります.胆道癌では,手術による根治的切除が最も治療効果の高い治療手段です.近位部胆管癌(肝臓に近い部位の胆管癌)では,肝切除を伴う胆管切除,遠位部胆管癌(十二指腸に近い部位の胆管癌)では,幽門輪温存膵頭十二指腸切除が基本的な術式となります.病気の位置や進行度によっては,胆管切除を行うこともあります. 胆嚢癌は,胆嚢摘出術や肝切除を伴う拡大胆摘術などを行います.
当院で行っている術式
胆嚢癌
・胆嚢摘出術(+リンパ節郭清)
・拡大胆嚢摘出術
胆管癌
・肝切除+胆管切除
・肝切除+(幽門輪温存)膵頭十二指腸切除
・(幽門輪温存)膵頭十二指腸切除
・胆管切除
・胆管空腸吻合
当院で行っている化学療法
・ジェムザール
・S-1
・GC(ジェムザール+シスプラチン)
・胆石症,胆嚢結石,胆嚢炎,総胆管結石
肝臓の産生している消化液である胆汁は,胆管(胆道)の中を流れます.この経路の中に石ができるのが胆石症で,肝内結石症,胆嚢結石症,総胆管結石症に分類されます.約8割が胆嚢結石症で,2割が総胆管結石症,肝内結石症は1%前後でまれです.胆嚢は,胆汁を蓄えるタンクの役割をしており,消化管に食べ物が入ってくると,貯めておいた胆汁を送りだして効率の良い消化の手助けをしています.胆嚢に結石ができる胆嚢結石症は,無症状のこともありますが,主に右上腹部の痛みである右季肋部痛を伴うことが多いとされます. 胆嚢内の石が,胆嚢の出入り口である胆嚢管にはまり込んで栓をした状態となると,非常に強い痛みを伴います.さし込むような痛み,鈍い痛みなど,耐え難い嫌な痛みを来します.これが胆石発作です.この状態が続くと,やがて胆嚢内に炎症を来した胆嚢炎の状態となります.発熱や黄疸,肝機能障害などを伴うことがあり,重症化することがあります.
総胆管結石は主に,胆嚢内で発生した結石が,胆嚢管を通って総胆管内に落ちることによっておきます. 総胆管の出口である乳頭部は十二指腸液の逆流を防ぐために狭くなっており,ここに総胆管結石が引っかかります.発熱,黄疸,痛みなどの症状が起き,ひどくなると急性閉塞性化膿性胆管炎といわれる,生死にかかわる重症な状況になることがあります.
治療としては,胆嚢結石症は胆嚢摘出術の適応です.通常,石だけ摘出することはなく,胆嚢全体を摘出します. 主に腹腔鏡で行いますが,胆嚢炎の炎症が激しい場合には,開腹術で行ったり,腹腔鏡で開始しても開腹術に移行したりします. 胆嚢炎の状態では,早急な治療が必要となります.
総胆管結石は,総胆管は残したまま,中の石だけ取ります.ERCP(内視鏡的逆行性胆管膵管像影)による採石術を行います.胆嚢結石症の方は,治療前にMRI,CT,超音波などで総胆管結石の有無を確認し,あった場合には,先に総胆管結石の処置を行います. 胃の術後など,ERCPができない場合などでは手術的に結石をとることもあります.
当院で行っている治療・術式
・内視鏡的逆行性胆管膵管造影(ERCP) 検査,生検
・内視鏡的乳頭括約筋切開術(EST)
・内視鏡的乳頭バルーン拡張術(EPBD)
・内視鏡的経鼻胆管ドレナージ(ENBD)
・内視鏡的逆行性胆管ドレナージ法(ERBD)
・腹腔鏡下胆嚢摘出術
・開腹胆嚢摘出術
・総胆管十二指腸吻合
・胆管空腸吻合
・胆管切石術
・Tチューブ・Cチューブドレナージ術
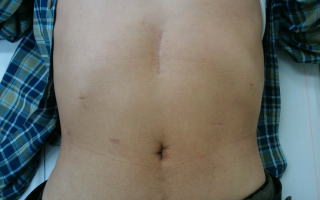
腹腔鏡下胆嚢摘出術の傷.
臍と,右季肋部の合計4か所の傷で手術をしています.
・膵胆管合流異常症
本来,胆管と膵管は十二指腸の壁の中で合流しますが,生まれつきその合流が十二指腸の外で早めにおきているのが膵胆管合流異常です. 腹痛や黄疸,発熱などで発症しますが,CTや超音波などで偶然発見されることもあります.胆道癌が高リスクに発生するため,予防的な手術を行うことがあります.総胆管が拡張している場合には,胆管を切除して胆管空腸吻合をします.総胆管が拡張していない場合には,胆嚢摘出術を行います.
当院で行っている術式
・胆管切除術
・腹腔鏡下胆嚢摘出術
診療内容に戻る
⑦小腸疾患
・腸閉塞症
腸閉塞(イレウス)は様々な原因で起こりますが,最も多いのは以前の手術の癒着によるもので,腸閉塞の原因の50~80%を占めると言われています. 術前にイレウス管(鼻から小腸まで挿入した減圧の管)による減圧が十分できて,待期的な手術が可能な方には,積極的に腹腔鏡下腸管癒着剥離術を行っております.診療内容に戻る
⑧大腸疾患
・結腸癌・直腸癌
大腸癌は罹患数(新たに病気になった人の数)では,全癌腫の中で男性で4位,女性で2位(2011年地域がん登録全国推計によるがん罹患データによる推定値)であり,死亡数では男性で3位,女性で1位(2013年 人口動態統計によるがん死亡データ)となっており,近年増加傾向にある病気です.非常に早期の大腸癌は,ポリープの一部の癌化という形で起こり,このような病変は,良性のポリープと同様に,内視鏡下に切除可能です.早期の大腸癌は内視鏡的粘膜下層剥離術の適応となります.それより進行した大腸癌は手術となります.穿孔(穴が開く)して膿瘍を作った症例などを除き,進行癌でも基本的には腹腔鏡下手術を当院では行っております.小さな傷が4つ程と,数cmの小開腹創だけで手術が可能です. 病変の位置によっては人工肛門が一時的,あるいは永久的に必要となることがあります.
手術後の顕微鏡検査の結果でリンパ節転移を伴う進行癌であった場合には,再発率を減らす術後補助化学療法を行います.肝転移,肺転移などの遠隔転移を伴う場合には手術と化学療法を組み合わせた治療を行います. 化学療法を行うために,鎖骨の下に埋め込み型の点滴(CVポート)を入れることがあります.
当院で行っている術式
・腹腔鏡下回盲部切除
・腹腔鏡下右半結腸切除
・腹腔鏡下左半結腸切除
・腹腔鏡下横行結腸切除
・腹腔鏡下S状結腸切除
・腹腔鏡下前方切除
・腹腔鏡下腹会陰式直腸切断術(マイルズ手術)
*病気の状況,全身状態によっては開腹術を選択することがあります
・経肛門的摘出術
・人工肛門造設術
・CVポート留置術
・肝転移に対する肝切除
・肺転移に対する胸腔鏡下肺部分切除
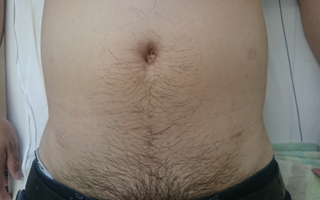
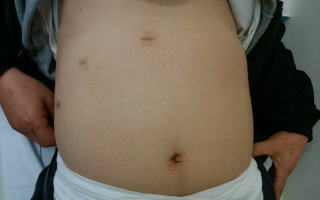
腹腔鏡下低位前方切除の傷
術後2年の傷です.臍部に5㎝の傷と
側腹部の4つの小さな傷で手術をして
います.ほとんど傷跡がわかりません.
当院で行っている化学療法
・UFT
・S-1
・ゼローダ
・UFT+UZEL
・LV/5FU(5FU+アイソボリン)±アバスチン
・mFOLFOX6(5FU+アイソボリン+オキザリプラチン)±アバスチン
・XELOX(ゼローダ)±アバスチン
・FOLFIRI(5FU+アイソボリン+イリノテカン)±アバスチン
・IRIS(イリノテカン+S-1)
・ベクティビックス,アービタックス など
・ロンサーフ
・スチバーガ
・炎症性腸疾患(潰瘍性大腸炎,クローン病)
原因不明の難病で,下痢,血便,腹痛が続きます.潰瘍性大腸炎は20歳代をピークとして若年から高齢者まで,クローン病は10歳代後半から20歳代に好発します.診断は主に大腸内視鏡検査で行います.当院では栄養療法,ステロイド,ペンタサ,アサコール,レミケード,白血球除去:LCAP,顆粒球除去:GCAPなどを行っております.
・急性虫垂炎
いわゆる盲腸と言われる病気です.医学的には,大腸の一部である盲腸から垂れ下がるように存在する虫垂に炎症が起きたものです.虫垂は細く,盲端となっているために便がたまりやすく,炎症が起きやすい構造をしています. みぞおち付近の痛みで発症し,徐々に痛みが右下腹部に限局して来ます.発熱や嘔吐を伴うこともあります.治療は手術と抗生物質点滴による治療があります. 手術は急性期に行う場合と,抗生物質による保存的治療後に,数か月待って待機的に行う場合があります.症状とご希望に合わせて選択します. 右下腹部を切開する開腹術と,腹腔鏡を用いた手術があります.腹腔鏡手術では,3か所ほどの小さな傷で手術を行います.炎症が軽度な場合などは単孔手術(臍の1か所の傷で手術)で行うこともあります.
当院で行っている術式
・腹腔鏡下虫垂切除術(3ポート,単孔)
・開腹虫垂切除術
・待期的腹腔鏡下虫垂切除術(3ポート,単孔)
・肛門周囲膿瘍,直腸周囲膿瘍,フルニエ壊疽
直腸や肛門の炎症が皮下に波及したものです.いずれも強い痛みや発熱を伴います. 肛門周囲に限局しているものが肛門周囲膿瘍で,それが直腸周囲まで及んだ直腸周囲膿瘍,さらに会陰部まで及んだフルニエ壊疽があります.手術による排膿が必要となります.肛門周囲膿瘍のレベルであれば,外来で局所麻酔下での排膿が可能ですが,フルニエ壊疽にまでなると全身麻酔下の手術や,集中治療室での集学的管理が必要となり致死的になる場合があります. 直腸や肛門に一次孔と呼ばれる孔があり,そこから便が皮下に流れ込むことによって炎症を起こしている場合があります.その場合には痔瘻の手術に準じた治療を付加することも必要となります.
当院で行っている術式
・切開排膿術
・外科的デブリードマン(壊死組織切除)
・痔瘻に準じた手術(レイオープン,くり抜き法,シートン法)
診療内容に戻る
⑨乳腺疾患
・乳癌
乳癌は罹患数(新たに病気になった人の数)では,全癌腫の中で1位(2011年地域がん登録全国推計によるがん罹患データによる推定値)であり,死亡数では女性で5位(2013年 人口動態統計によるがん死亡データ)となっており,生涯に乳がんを患う日本人女性は、現在、12人に1人(国立がん研究センターがん対策情報センター がん情報サービスより)と言われています。乳癌は早期発見されると、良好な治療成績が期待できます。女性にとって最も罹患数の高い癌でありながら,死亡数では5位でしかないことからも,乳癌の生存率が高いことがわかります. 乳癌は他の癌に比べて比較的若い30代から増え始めるといわれています.当院は乳腺・甲状腺がん個別健康診断の実施医療機関の一つであり,触診,マンモグラフィによる一次検診から,エコー(超音波),穿刺吸引細胞診,針生検などの二次検診としての精密検査,さらにその後の手術,抗がん剤治療まで一連の乳癌診療をすべて行っております.
検診で乳癌を疑われた場合や,腫瘤の自覚をされた場合は,マンモグラフィ,エコー(超音波)などの検査を行った後,必要に応じてMRIやエコー下の穿刺検査を行います.乳癌の確定診断がつきましたら,CTで多臓器への転移の有無などを調べます. その後,手術を行います. 病気の進行状況によっては,手術前に抗がん剤治療を行うこともあります.
手術は,乳房温存術と,乳房全摘に分かれます. 腫瘍のサイズによっては乳房温存が可能ですが,術後に放射線治療が必要となります. 乳房全摘した場合も,術後の経過観察で再発がなければ,再建手術も可能なことがあります. 乳癌は腋窩リンパ節(脇の下のリンパ節)に転移することがあります.術前検査で転移が疑わしい場合には,リンパ節を取る,郭清術を行います. 転移の疑いが高くない場合には,センチネルリンパ節生検を行います.これは,病気が最初に到達するリンパ節を見つけ,それに転移があるかどうかを手術中に迅速病理診断で判断します.転移がなければリンパ節郭清を省略します.転移ありと判断された場合には,通常のリンパ節郭清を追加します.
当院では色素法によるセンチネルリンパ節生検を行い,病理医による術中迅速診断をしております. 温存術の場合の術後の放射線療法に関しては,伊勢崎市民病院や県立がんセンターに依頼をしております.
当院で行っている術式
・乳腺腫瘍局所切除
・胸筋温存乳房全摘+センチネルリンパ節生検
・胸筋温存乳房全摘+腋窩リンパ節郭清
・乳房温存部分切除+センチネルリンパ節生検
・乳房温存部分切除+腋窩リンパ節郭清
・胸筋温存乳房全摘+腋窩リンパ節郭清+皮膚移植
当院で行っている化学療法
・EC(エピルビシン+シクロフォスファミド)
・PTX(パクリタキセル)
・HER(ハーセプチン)
診療内容に戻る
⑩甲状腺疾患
・甲状腺癌
甲状腺を作っている細胞が癌になったものです.乳頭癌,濾胞癌,髄様癌,未分化癌,悪性リンパ腫に分類されます.
もっとも頻度の高い乳頭癌は非常に進行が遅く,悪性度が低い癌です.頻度は少ないものの,未分化癌は悪性度が非常に高く,急速に進行します.
症状は頚部にしこりを触れることや,声がかすれる,痛み,などがあります.診断はまず,触診および超音波検査を行います.癌が疑われた場合には,超音波検査をしつつ,針を刺して細胞をとる,穿刺吸引細胞診を行います. また,CT,MRI,採血などを行って進行状況を確認します.
治療は,癌の種類にもよりますが,主に手術が中心となり,放射線治療や化学療法などが行われることもあります.
当院で行っている術式
・葉切除(片側半分を切除)
・亜全摘術(甲状腺の大部分を切除)
・全摘術(甲状腺を全て切除.甲状腺ホルモンの内服が必須となります)
・腺腫様甲状腺腫,腺腫様結節
甲状腺で認められるしこりの中で,最も頻度が高く,8割を占めます.過形成と言われる,良性のしこりです.多発するものを腺腫様甲状腺腫,単発のものを腺腫様結節と言います.多彩な超音波像を呈し,時に癌が含まれていることもあるため,正確な診断と経過観察が必要です.⑪その他内分泌疾患(副腎,副甲状腺)
・褐色細胞腫・副腎癌
診療内容に戻る
⑫ヘルニア
・鼠径ヘルニア
脚の付け根(鼡径部)の腹壁が弱くなり,お腹の中にある腸の一部などが飛び出す病気です.主に腸が出ることが多く,脱腸と言われることもあります.症状として,脚の付け根が膨らむ,違和感がある,痛みがある,などがあります.治療は手術となります.手術以外の治療で治ることはなく,また様子を見ても改善することはありません.
通常は緊急を要することは少ない病気ですが,膨らみが硬くなって痛みを伴い,押さえても引っ込まなくなる場合を嵌頓(かんとん)と言い,緊急手術が必要となります.鼡径ヘルニアを経過観察した場合に,嵌頓する確率は2年で0.27%、4年で0.55%と言われており(Hagar M, et al. Management of Asymptomatic Inguinal Hernia: A Systemic Review of the Evidence. Arch Surg. 2012; 147: 277-281),それほど高いわけではありませんが,経過観察をしても改善することはない病気であり,早めの手術をお勧めします.
ヘルニア手術は様々な術式があり,当院では一つの術式に固定するではなく,患者さんに応じた術式を使い分けております.メッシュ(人工の網)を使用したテンションフリー法に属する術式を基本と考えておりますが,若年者や嵌頓した汚染手術ではメッシュを使用しない方法も行っております. 基本的に前日入院としておりますが,腰椎麻酔の場合には,患者さんのご希望に合わせて当日入院も行っております.抗血小板薬・抗凝固薬(血をサラサラにして血液が固まりにくくする薬)を飲んでいる方,腹腔鏡下の手術を希望される方は,腰椎麻酔が不可能であり,前日入院で全身麻酔手術となります.
通常の手術では鼡径部を4~6cmほど切開して行います.手術時間は30分~60分程度です. 腹腔鏡手術は3つの小さな傷で手術が可能です.両側ヘルニアでも片側と同様に3つの傷で手術可能です.通常手術より手術時間がかかりますが、傷が小さく,痛みが少ないため早期退院が可能です.当院では積極的に腹腔鏡下ヘルニア修復術を行っております.
当院で行っている術式
・クーゲル法(メッシュを使用,大腿ヘルニアも可能)
・ダイレクト・クーゲル法(メッシュを使用,大腿ヘルニアも可能)
・リヒテンシュタイン法(メッシュを使用,抗血小板薬・抗凝固薬を使用している方にも行いやすい)
・メッシュプラグ法(メッシュとプラグを使用)
・腹腔鏡下ヘルニア修復術(TAPP,TEP) (傷が小さい,全身麻酔が必要)
・マーシー法 (若い方が適応.メッシュを使わない手術)
・ポッツ法 (小児が適応.メッシュを使わない手術)
・マックベイ法 (メッシュを使わない手術,嵌頓時など)
・IPトラクト法 (メッシュを使わない手術)
|
|
|
|||
| マーシー法の傷 | 腹腔鏡下ヘルニア修復術(TAPP)の傷 | |||
| 2㎝の傷1つで手術しています.下方に傷があるため,目立ちません.術後1週間の写真のため,傷がはっきりしていますが,半年ほどでほとんど目立たなくなります. | 臍と,臍の両側に5mmの傷で手術が可能です.両側のヘルニアでも3か所の傷で手術が可能です.術後2週間の写真のため,傷がはっきりしていますが,半年ほどでほとんど目立たなくなります. |
・臍ヘルニア,腹壁瘢痕ヘルニア
臍ヘルニアは,いわゆる出べそです. 腹壁瘢痕ヘルニアは,術後の創が皮下で開いてしまって,立ち上がるとそこが盛り上がる状態です. 当院では主にメッシュを使用した手術を行っております. 腹腔鏡下手術では,3つほどの小さな傷で手術が可能です.診療内容に戻る
⑬尿膜管疾患
・尿膜管遺残
胎児は臍の緒で胎盤とつながっています。膀胱から臍に向かって存在する管が尿膜管で,出生時には自然閉鎖をします.これが閉鎖せずに残ってしまったものが尿膜管遺残症です.通常,摘出術が必要となります.症状としては臍周囲の炎症,臍からの尿や膿の漏出,腹痛などが出現します.臍周囲に感染や炎症がある場合には,臍下を切開排膿し,感染が落ち着いてから摘出術を行います.
手術は腹腔鏡下に行う場合と,直視下に行う場合があります.直視下に行うと臍から下に傷が必要となります.当院では小さな傷で手術が可能であり,また確実に膀胱近くで尿膜管が処理可能なことから,主に腹腔鏡下尿膜管摘出術を行っております.臍の横に3か所程度の小さな傷で手術が可能です. 手術では臍の底に穴が開くため,臍形成術を同時に行って閉鎖するとともに,臍の形を整えています.
当院で行っている術式
・腹腔鏡下尿膜管摘出術+臍形成術
・直視下尿膜管摘出術+臍形成術
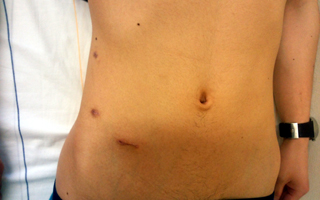
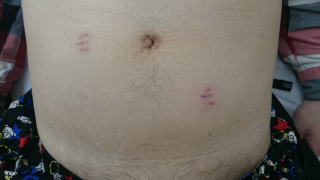
腹腔鏡下尿膜管摘出術+臍形成術の傷.
右側腹部に5mmの傷が二つと,下腹部に
12mmの傷があります.臍は形成術により
殆ど変形もありません.術後1週間の写真
のため,傷がはっきりしていますが,半年ほ
どでほとんど目立たなくなります.
診療内容に戻る
⑭皮膚疾患
・粉瘤・脂肪腫など
粉瘤(アテローム)は,皮膚の良性腫瘍のひとつで,毛根などにできた袋状の皮膚の中に垢がたまったものです.感染を起こすと大きく,赤く腫れあがり痛みを伴います. 腋の下,背中,お尻などに多くできます.多発しやすい体質の方もいます. 感染している状態であれば,切開して膿を出す治療を行います.外来で治療可能ですが,何日か通院が必要となります. 感染を伴っていない場合には,局所麻酔下に摘出することも可能です.外来で手術可能です.脂肪腫は,皮下にできる良性腫瘍です.小さなものは外来での局所麻酔下の切除が可能ですが,大きなものでは入院して全身麻酔下での摘出術が必要となります.
当院で行っている術式
・局所麻酔下粉瘤切開排膿
・局所麻酔下粉瘤摘出術
・局所麻酔下脂肪腫摘出術
・全身麻酔下脂肪腫摘出術
診療内容に戻る
⑮肺疾患
・自然気胸
主に若い10歳代後半から30歳代の男性に多い病気です.肺の弱い部分(ブラと呼ばれる袋状の部分)が裂けて,空気漏れがおき,肺がつぶれてしまいます.突然起こる胸痛,呼吸苦を特徴とします. 軽度の場合には外来で経過観察が可能な場合もありますが,中等度,重度の場合には,入院が必要となります. 胸にドレーンという管を入れ,持続的に低圧で吸引し,穴がふさがるのを待ちます. 空気漏れが止まらない場合や,CT(身体を輪切りにするレントゲン写真)でブラがはっきりしている場合には手術をお勧めします.手術をせずに,ドレーンを入れるだけで軽快した場合も,再発率が30~50%程度と高く,再発した場合には,手術をした方が良いと言えるでしょう.手術は胸腔鏡を用いた肺部分切除です.1cmほどの2~3つの傷で,肺のブラなど原因となった部分を切除します.再発防止のために,生体吸収性のシートを切除部位に貼り付けて補強をします. 当院では,自治医科大学呼吸器外科Drの手術支援の下で,手術を行っております.
当院で行っている治療・術式
・胸腔持続ドレナージ(保存療法)
・胸腔鏡下肺部分切除(ブラ切除)
診療内容に戻る